Ⅰ. 서 론
급성 대동맥박리는 초기 사망률이 매우 높은 질환이다. 가장 흔한 증상은 흉통이며 급성 관상동맥증후군에 의해 발생하는 흉통과 증상 양상이 유사하다. 또한, 급성 대동맥박리 환자 중 10∼15%는 관상동맥 개구부의 박리피판(dissecting flap)으로 인해 12유도 심전도에서 ST분절 변화를 동반하므로[1] 급성 대동맥박리와 급성 관상동맥증후군 간의 감별은 쉽지 않다.
급성 대동맥박리 환자의 ST분절 변화를 급성심근경색의 ST분절 변화로 판단하게 되면 급성 대동맥박리 진단은 지체되게 되며, 불필요한 약물의 투여가 발생하게 된다. 선행연구에 따르면, ST분절 변화를 보인 대동맥박리 환자에게 혈전용해제를 투여한 경우에서 높은 사망률을 나타낸다고 하였다[2]. 이처럼 급성 대동맥박리와 급성 관상동맥증후군의 정확한 감별 진단은 환자의 적절한 처치에 있어 중요한 문제이다[3,4].
이에 본 저자는 흉통과 반실신(near syncope)을 주소로 내원한 환자의 12유도 심전도에서 STEMI equivalent 소견은 보였으나, 심초음파를 통해 성공적으로 A형 급성 대동맥박리를 진단한 환자 1예를 보고하고자 한다.
Ⅱ. 증 례
•환자 : 정OO, 남자, 23세
•주소 : 구토 5차례 후, 가슴통증과 반실신을 주소로 응급실에 내원하였다.
•현병력 : 마르팡 증후군(Marfan syndrome)으로 혈압 약을 처방받아 복용 중이었으나, 1년 전부터 자의적으로 약물 복용을 중단하였다.
•과거력 및 사회력 : 흡연력이 있었다.
•신체검사 소견 : 내원 당시 혈압은 127/47 mmHg, 심박수는 89회/min, 호흡수는 18회/min, 체온은 36.4℃였으며 의식은 명료하였다. 주소 외 경미한 두통도 함께 호소하였다. 이후, 초음파 검사 후에 실시한 사지 혈압은 오른팔 153/118mmHg 왼팔 101/39mmHg, 오른발 104/54mmHg, 왼발 158/44mmHg였다.
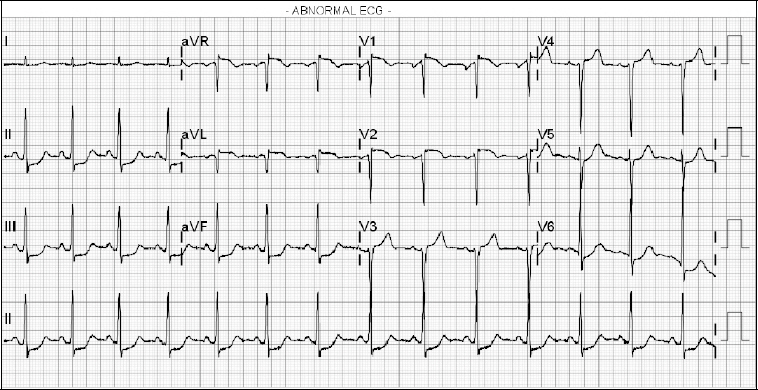
•심전도 소견 : 응급실에 시행한 심전도의 경우 심박수 84회/분의 정상동리듬(normal sinus rhythm)을 보였고 리드 I, II, III, aVF, V4, V5, V6에서 ST분절 하강과 aVR에서 ST분절 상승이 관찰되어 STEMI equivalent의 좌측 주 관상동맥 폐쇄(left main coronary artery occlussion, LMCA occlussion)를 시사하는 소견을 보였다<Fig. 1>.
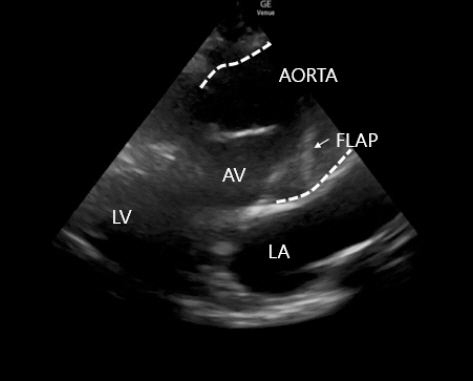
•심초음파 소견 : 내원 당시 응급실에서 시행한 심초음파에서 상행대동맥이 심하게 확장되어있는 것을 확인할 수 있었고, 상행 대동맥 내에 박리된 내막편(intimal flap)이 움직이는 것이 관찰되었다<Fig. 2>.
•혈액 검사 소견 : Troponin T는 0.142ng/mL로 상승하였고, D-dimer 또한 9149ng/mL로 상승하였다.
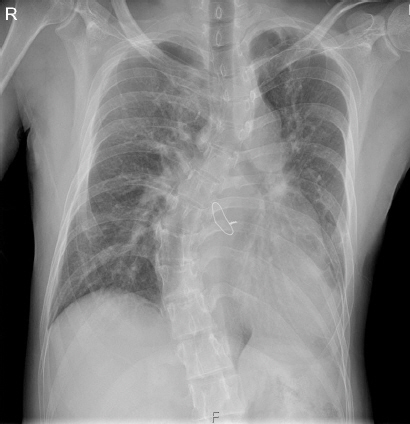
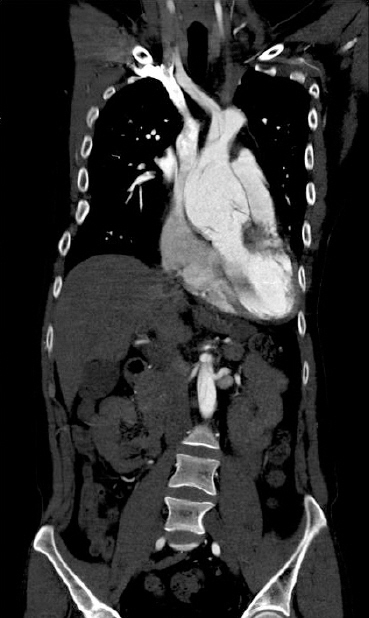
•방사선 소견 : 내원 시 흉부 방사선에서는 심장비대(cardiomegaly)와 척추 옆굽음증(scoliosis) 소견이 보였다<Fig. 3>. CT검사상 상행대동맥(ascending aorta)에서부터 복부대동맥(abdominal aorta) 그리고 양쪽 총 장골동맥(common iliac artery)까지 박리(dissection)가 확인되어 Stanford Type A를 진단할 수 있었다<Fig. 4>.
•치료 및 임상경과 : 본원에서 수술적인 치료가 불가하여 수술의 가능한 병원으로 전원 조치하였다.
Ⅲ. 고 찰
Park 등[5]은 대동맥박리를 임상적으로 의심하는 것이 중요하다고 밝혔다. 선행연구에 따르면[6] 과도한 이완기혈압의 감소는 심장의 이완기 동안 발생하는 심장관류의 감소로 심장의 손상을 일으킬 수 있으며 쇼크가 발생할 수 있다고 언급하였다. 이처럼 본 증례의 환자가 반실신을 호소한 것은 이완기혈압의 과도한 감소로 인한 일시적이 쇼크가 발생한 것으로 추정된다.
또한, 심초음파상에서 대동맥 근위부 확장, 대동맥판 역류, 500ng/mL 이상의 D-dimer가 측정되는 소견이 있다면 대동맥박리를 의심해야 한다고 하였다[5]. 본 증례에서도 D-dimer 상승과 초음파상에서 대동맥 근위부 확장 소견을 보였다.
마지막으로 Troponin T의 상승은 이완기혈압의 감소 및 대동맥 내막편이 관상동맥의 입구를 폐쇄시켜 관상동맥 관류의 감소로 인해 발생된 것으로 판단된다.
이처럼 흉통 호소와 12 유도 심전도만으로 급성 대동맥박리와 급성 관상동맥증후군을 감별하는 것은 쉽지 않은 일이다. 심지어 급성 대동맥박리 환자의 10~15% 정도는 심전도에서 ST분절 변화를 동반하고 있어[1], 혈전용해제 투여가 급성 대 동맥박리 환자에게 부적절한 치료임에도 불구하고 [2] ST분절이 상승한 급성 대동맥박리 환자에게 혈전 용해제를 투약한 사례가 보고되었다[7].
그러나 본 증례에서는 심전도 촬영 이후 ST분절 변화를 확인하고 심초음파를 통해 대동맥 근위부에 피판을 확인하여, 니트로글리세린 및 혈전용해제, 항응고제를 투여하지 않고 Dissection CT 촬영을 진행하여 대동맥박리를 진단할 수 있었다.
초기의 정확하고 빠른 감별이 중요한 질환인 만큼 병원 전 처치에서 빠르고 신속한 감별과 적절한 처치가 이루어진다면, 환자들의 생존에 긍정적인 영향을 미치게 될 것이다. 이미 국외의 경우 캐나다와 미국 등에서는 병원 전 단계에서 전문심장소생술(advanced cardiac life support, ACLS)가이드 라인에 따라 12유도 심전도 판독이 이뤄지며 급성심근경색 환자에게 항응고제 투여가 가능하도록 교육이 이뤄지고 있다[8,9]. 하지만 본 증례에서와 같이 병원 전 처치에서 증상과 12유도 심전도 측정만으로 급성심근경색과 대동맥박리를 구분하는 것은 어려움 있기 때문에, 12유도 심전도 측정만으로 급성심근경색 환자로 진단하여 항응고제를 투여하는 것은 위험성이 따른다. 그러므로 구분하기 어려운 두 응급 질환을 진단하기 위해서는 병원 전 처치 시 심전도 측정과 함께 심초음파의 적극적인 활용 또한 이뤄져야 한다. 해외와 국내에서 병원 전 초음파사용에 대한 연구가 이뤄지고 있으며, 병원 전 단계에서 초음파를 이용한 현장 진단이 유용함이 있을 것이라고 보고하고 있다[10,11]. 119구급대원이 시행한 심초음파의 영상을 의사에게 전송하여 현장진단이 가능하도록 준비가 된다면, 급성심근경색과 대동맥박리의 진단과 급성심근경색 환자에게 적절한 처치를 제공하고 생존율을 향상하는데 기여할 것이다. 따라서 차후 119대원의 병원 전 단계에서 심초음파 측정 및 적용, 영상지도 및 항응고제 투여에 관한 연구가 필요할 것이다.