119구급대원의 현장 및 이송 중 응급처치 경험에 대한 현상학적 연구
A phenomenological study on pre-hospital care of 119 EMT
Article information
Trans Abstract
Purpose:
This study aimed to provide baseline data for implementing advanced life-support for 119EMTs. This is done with an in-depth examination of the emergency care experiences of the 119EMTs on-site and during transportation.
Methods:
Interviews were conducted with twelve 119EMTs, and the data were analyzed using the phenomenological method.
Results:
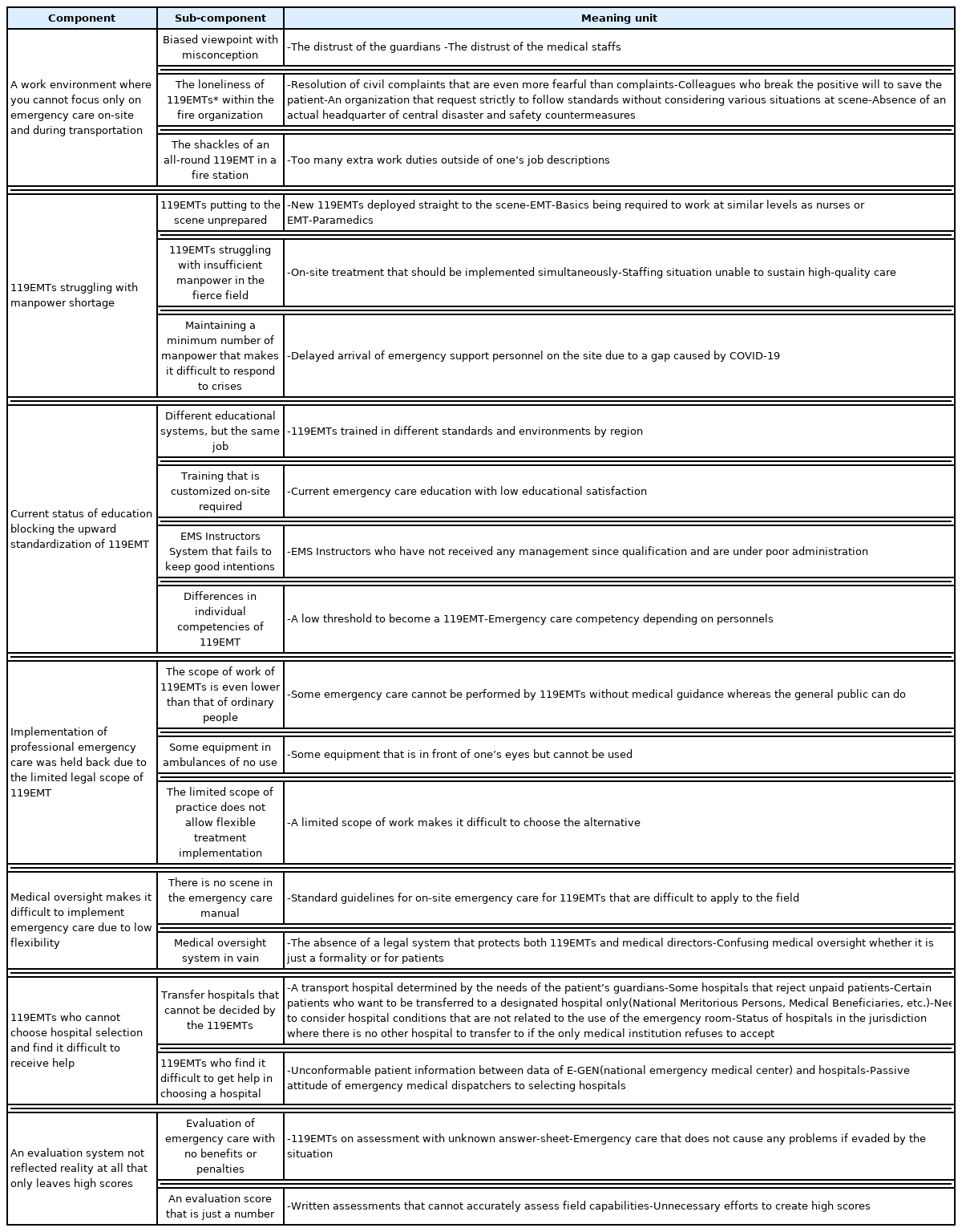
The 34 topics had 19 sub-components and were analyzed according to seven categories: ‘A work environment where you cannot focus only on emergency care on-site and during transportation’, ‘119EMTs struggling with manpower shortage’, ‘Current status of education blocking the upward standardization of 119EMT’, ‘Implementation of professional emergency care was held back due to the limited legal scope of 119EMT’, ‘Medical oversight makes it difficult to implement emergency care due to low flexibility’, ‘119EMTs who cannot choose hospital selection and find it difficult to receive help’, ‘An evaluation system not reflecting reality at all that only leaves high scores’.
Conclusion:
This study was undertaken to implement specialized emergency care for 119EMTs; not only the necessity of reviewing the expansion of the work scope of 119EMTs but also the necessity of effective ’Medical Oversight system’ reorganization raised as well.
I. 서 론
1. 연구 배경 및 필요성
응급의료체계는 응급환자가 발생하고 목격자가 신고하는 순간부터 활성화된다. 응급의료체계 구성 요소들은 양질의 응급의료 서비스를 제공하기 위해 유기적인 관계를 맺으며 맡은 바 역할을 다한다. 병원 전 단계와 병원 단계는 환자 최종 치료를 위한 하나의 과정이라 볼 수 있는데 과거 구급 업무는 단순 환자 이송에만 국한되었기에 환자 생존율 증가에 도움을 제공하지 못하였고 이는 병원 전 응급의료의 더딘 발전을 야기했다. 소방청에서 시행한 구급서비스 질 향상 노력들로 인해 현재는 양적인 발전뿐 아니라 질적인 면에서도 눈에 띄는 성장을 이룩하였다. 응급의료체계와 관련한 사회적 관심이 증대됨과 더불어 일차적인 병원 전 응급의료 서비스의 핵심적 역할을 하는 소방구급대의 중요성이 커지고 있다[1].
선행 연구들에 따르면 심정지 환자의 퇴원 시 생존에 영향을 미치는 요인으로 병원 전 단계에서의 제세동 적용, 119구급대원 응급처치 시행 등이 포함되고 이는 입원 진료 기간에도 영향을 준다[2]. 응급환자의 2차적 합병증과 장애 예방을 위해서도 119구급대원이 시행하는 병원 전 응급처치가 매우 중요하다[3]. 저혈당 환자의 경우 병원 전 단계부터 적정 응급처치를 받게 되면 의식회복기간을 단축시킬 수 있고, 병원 전 단계에서의 혈당 교정은 응급실 내에서의 환자 의식상태 호전과 연관 있음이 확인되었다[4]. 119구급대원에 의한 현장 및 이송단계의 응급처치는 매우 중요하며 환자 예후에도 큰 영향을 미친다.
응급처치의 중요성에 비해 실제 현장 및 이송 중 응급처치 시행은 부족한 상황이다. 119구급대를 통해 응급실에 내원한 환자 565명의 병원 전 처치 적절성을 조사한 연구 결과 심폐소생술이 필요한 환자는 7명이었으나 실제 심폐소생술 처치를 받은 사람은 2명 이었다[5]. 119구급대원에 의한 심정지 확인은 89.7%, 심폐소생술 시행은 67.5%였지만, 자동 제세동기 적용은 5.3%였다[6]. 현장 응급처치의 중요성이 대두되고 국민들의 응급처치 시행 요구도가 높아지면서 기본 응급처치 시행률은 크게 증가하였다. 119구급대원의 비 외상성 심정지 환자의 병원 전 처치실태 및 전문 처치율 향상을 위한 연구에 따르면 최근 1년 이내 비 외상성 심정지 환자를 이송한 119구급대원 322명을 대상으로 설문을 실시한 결과 심폐소생술은 96.9%(309명), 자동 제세동기는 53%(169명)에서 대부분 매번 실시한 것으로[7] 확인되어 기본 응급처치 시행에는 긍정적인 변화가 있었음을 알 수 있다.
반면 중증응급환자에 대한 기관 내 삽관, 정맥로 확보 등과 같은 전문 응급처치의 시행률은 매우 낮았는데[8], 119구급대가 이송한 응급실 내원환자의 병원 전 응급처치 적절성을 조사한 연구 결과에 따르면 기관 내 삽관이 필요한 환자 32명 중 실제 시행된 환자는 2명이었고[5], 119구급대원이 이송한 비 외상성 심정지 환자의 병원 전 처치실태를 살펴본 연구에 따르면 정맥로는 94.7%(143명)에서 가끔 실시하거나 실시한 적이 없다고 하였고 약물처치의 경우 90.7%(136명)에서 실시한 적이 없다고 응답하였다[7]. 뇌졸중 의심 증상 환자의 경우 당뇨환자와의 감별진단을 위해 현장단계에서 즉시 혈당측정을 해야 함에도 불구하고, 19.5%라는 낮은 혈당측정 시행률을 보였고, 심정지가 호발 하는 뇌졸중 환자의 특성상 항시 모니터링이 시행되어야 함에도 불구하고 14.6%의 낮은 심전도 감시율을 보였다[9].
중증 응급환자에게 제공되어야 하는 기관 내 튜브 및 후두 마스크 삽관, 정맥로 확보, 인공호흡기를 이용한 호흡 유지, 저혈당성 혼수 시 포도당 주입, 가슴통증 시 니트로글리세린 혀 밑 투여, 쇼크 시 일정량의 수액 투여, 천식발작 시 기관지 확장제 흡입 등과 같은 전문 응급처치 시행은 매우 미흡했다[10]. 보건복지부 발표 자료에 따르면 중증응급환자에 대해 65.9%(2018년 기준)의 낮은 최종 치료가 제공되고 있으며 권역외상센터의 중증외상환자 1차 이송비율이 9.1%(2018년 기준)라는 사실을 통해서도 전문 응급처치 시행이 제대로 이뤄지지 않음을 확인할 수 있다. 소생술 관련 교육을 이수한 경험이 없는 119구급대원의 비율이 41.6%로 비교적 높고, 그중 전문 심장소생술 관련 교육 이수 비율이 11%인 것을 통해 심정지 환자의 전문 응급처치 제공을 위한 교육 이수자의 비율도 낮은 것을 확인할 수 있다[11].
응급처치 시행과 관련해서는 다양한 요인들이 119구급대원 현장 응급처치에 영향을 주는 것을 확인할 수 있다. 병원 전 정맥로 확보에 영향을 주는 요인을 살펴본 연구 결과 119구급대원의 병원 경력 유무, 병원 임상실습 유무, 정맥로 확보 연습 여부가 정맥로 확보 실시율에 영향을 주고[12], 인력 부족과 숙련도 부족 상황도 응급처치 시행을 저해하는 요인으로 확인된다[13]. 전국 16개 시도에 근무하고 있는 119구급대원을 대상으로 시행한 설문조사 결과 심폐소생술 시행을 방해하는 장애요인으로 보호자의 불만 및 민원 발생, 인원 부족에 따른 피로도 증가 등의 원인이 가장 많은 응답을 차지한다[14]. 부산광역시 내의 소방서에서 근무하는 103명의 119구급대원을 대상으로 시행한 설문조사 결과 환자 및 보호자들의 비협조, 응급처치 지식의 부족, 구급장비 및 응급의료 통신망의 부족이 구급 업무를 수행함에 있어서 어려운 점이라 답했다[15]. 응급구조사의 업무범위의 법적 한계와 미흡한 구급지도의사 관리체계도 영향을 준다[16]. 지역에 따라 119구급대원이 시행하는 기본 응급처치를 포함한 모든 단술 술기도 반드시 직접의료지도를 받아야 되는 현장상황, 한정된 구급 인력과 짧은 이송 시간이 특징인 우리나라 구급 환경 또한 부정적으로 작용한다[13].
2021년 119 구급서비스 통계연보로 확인한 4대 중증환자 이송현황 결과 119구급대원들이 이송한 환자의 중증도에는 큰 변화가 발생되지 않았는데 이는 전문 응급처치가 필요한 환자 수에는 변함이 없다는 것을 의미한다. 전문 응급처치가 필요한 중증 응급환자들이 여전히 발생하고 있음에도 기본 응급처치와 달리 현장 및 이송 중 전문 응급처치 시행률은 현저히 증가하지 않는 상황을 살펴보고자 한다. 이를 위해 119구급대원의 현장 및 이송 중 응급처치 시행 경험을 조사하였다. 기존 연구들이 특정 응급처치 수행에 대한 어려움, 자격 및 면허와 일부 계급에 대한 경험을 살펴본 연구들이 대부분이었기에 이번 연구에서는 병원 전 단계 전반을 아울러 119구급대원의 현장 및 이송 중 응급처치 시행경험을 온전히 살펴보고 이해하고자 하였다.
2. 연구 목적
이 연구는 119구급대원들의 현장 및 이송 중 응급처치 시행 경험을 현상학적 방법으로 탐구하여 그 의미와 본질을 학문적 용어로 전환한 후 명료한 이해를 도모하고자 한다[17]. 이를 통해 119구급대원의 병원 전 응급처치 시행에 대한 이해의 폭을 확장하고 병원 전 단계 응급처치 중 여전히 활발하게 시행되지 않고 있는 전문 응급처치에 대한 정책 마련에 기초자료를 제공하고자 한다.
3. 용어의 조작적 정의
1) 기본 응급처치: ‘응급의료에 관한 법률’과 ‘응급의료에 관한 시행규칙’에 의해 정의된 2급 응급구조사의 업무 영역으로 세부적으로는 산소 투여, 부목고정, 지혈 및 창상 응급처치, 기본 심폐소생술 등이다.
2) 전문 응급처치: ‘응급의료에 관한 법률’과 ‘응급의료에 관한 시행규칙’에 의해 정의된 1급 응급구조사의 업무 영역으로 2급 응급구조사의 업무범위를 포함하면서 추가적으로 기관 내 삽관, 정맥로 확보, 저혈당성 혼수 시 포도당 정맥주입, 흉통 시 니트로글리세린 설하 투여, 쇼크 시 일정량의 수액투여, 천식 발작 시 기관지 확장제 투여 등이다.
3) 119구급대원: 「119구급대원 현장응급처치 표준지침」에 따라 119구급대는 해당 분야 자격증 또는 면허증을 소지한 1급 응급구조사 또는 간호사, 2급 응급구조사 자격증을 소지한 2급 응급구조사, 2주 이상 자체 구급 교육을 이수한 일반 119구급대원으로 구성, 이중 119구급대원은 의료인 및 1급, 2급 응급구조 자격을 가진 자이다.
4) 의료지도: ‘119구조·구급에 관한 법률’내에서 책임과 권한을 부여받아 수행되는 업무로써, 의사의 지도하에 이루어지는 병원 전 응급의료이다. 의료지도는 크게 직접의료지도와 간접의료지도의 두 가지 형태로 분류할 수 있는데 간접의료지도인 「119구급대원 현장응급처치 표준지침」상에 다루지 않은 내용이나 적용하기 어려운 상황에서 환자 처치를 위해 필요한 경우 직접의료지도를 요청한다.
5) 구급지도의사: 119구급대원에 대한 교육 및 훈련과 구급활동에 대한 지도 및 평가 등을 수행하기 위하여 소방본부 및 관할 소방서 단위 별로 선임된 의사이다.
6) 구급상황관리사: ‘119구조·구급에 관한 법률’에 따라 응급환자의 안내, 상담 및 지도 업무와 함께 응급환자를 이송 중인 자에 대한 응급처치의 지도 및 이송 병원의 안내 업무 등을 수행하는 자이다.
II. 연구방법
1. 연구 설계
이번 연구는 현장 및 이송 중 119구급대원의 응급처치 경험에 대해 심도있게 살펴보고자 진행된 현상학적 질적 연구이다. 질적 연구는 양적 연구로는 쉽게 측정할 수 없는 문제점들을 확인하거나 잘 드러나지 않는 목소리를 들으려 할 때 가장 적합한 연구방법론이다. 경험의 개인적 의미를 파악하는 기술(Description)을 통해 대상자들의 실재에서 그들을 알고, 대상자들을 도울 수 있으며[18], 기존의 ‘관념적 이론’이 세세히 반영하지 못했던 개인들의 삶 속에서 체험하는 정책 및 제도를 드러내 보다 포괄적인 앎을 얻게 된다[19].
2. 연구 참여자 선정
적합한 연구 참여자 선정을 위해 기준을 마련하고 이론적 포화가 될 수 있도록 연구 참여자를 모집해 나갔다. 병원 전 구급환경에 강력한 영향을 준 COVID-19로 인해 감염병 위기 대응상황의 특수한 경험으로 연구가 치우쳐지지 않도록 COVID-19 유행 당시 현장 응급처치 시행과 COVID-19 유행 이전 현장 응급처치 시행을 모두 경험한 119구급대원을 공통 기준으로 정하였다. 공통기준에 해당되고 세부 조건 중 하나만 만족하면 최종 연구 참여자로 선정하였으며 세부 조건은 아래와 같다.
-1급 응급구조사·간호사: 해당분야 자격(면허)증을 소지한 119구급대원
-2급 응급구조사: 2급 응급구조사 자격증을 소지한 119구급대원
기준에 맞춰 선정한 연구 참여자는 8명이다. 연구 참여자를 모집하는 과정에서 COVID-19이전 구급환경에 대한 경험은 없지만 타 지역에 비해 출동 건수가 많은 지역에서 근무하여 다양한 현장 경험을 가지고 있는 119구급대원 3명도 연구 참여자로 선정하였다. 과거 119구급대원으로 현장 경험을 하였으며, 현재 구급환경의 개선을 위한 구급행정 업무를 수행하고 있는 1명도 포함하였다. 최종 연구 참여자는 12명이다.
3. 자료수집 방법
2022년 9월 5일부터 2022년 10월 11일 기간 동안 면담을 시행하였다. 면담은 사회적 현안을 반영하는 개인들의 삶의 경험을 이해함으로써 중요한 사회적 현안에 대한 통찰력을 제공하는 하나의 효과적인 방법으로 연구자는 면담을 통하여 누군가 수행한 행동을 그 행동이 일어난 맥락 안에 놓아 볼 수 있도록 하고 그들의 행동을 이해할 수 있게 된다[20].
반구조화 설문지를 통해 면담을 진행하였는데 연구 참여자에게 물어야 할 질문은 알지만 답을 예상하기 어려울 때 주로 사용하는 방법이다. 자유롭게 본인들의 경험을 공유하면서 연구의 핵심이 되는 중요한 질문의 일부를 표준화시켜 진행하였다. 연구 참여자에게는 질문지를 배포하지 않았으며 연구자만 면담 시 참고하였다. 1회 면담 시 1~2시간 정도 진행하였으며 충분한 이야기를 나눌 수 있도록 하였다. 면담 장소는 연구 참여자가 이동하기 편리한 위치에 있으며 주변으로부터 방해를 받지 않는 조용한 장소에서 시행하였다. 연구 참여자의 지리적 여건 또는 근무 형태의 제한으로 대면 면담이 어려운 경우 ZOOM을 통한 비대면 온라인 면담으로 진행하였다. 모든 면담 내용은 연구 참여자의 동의를 얻어 녹음 또는 녹화를 진행하였으며, 녹음 및 녹화된 면담내용을 전사한 후 그 자료를 분석하였다.
4. 분석 방법
수집된 자료를 Giorgi의 현상학적 방법을 통해 분석하였고 질적 연구 프로그램 MAXQDA를 사용하였다. Giorgi의 현상학적 분석을 위해 첫째, 녹음된 자료와 전사본을 반복적으로 듣고 읽으며 전체적인 상황을 파악하였다. 둘째, 연구 현상을 중심으로 의미가 전환되는 부분을 찾아내어 의미 단위로 구분하는 단계를 거쳤다. 셋째, 참여자의 진술을 그들의 경험과 느낌을 반영한 학문적 차원의 언어로 전환하는 단계를 거쳤다. 나눠진 의미 단위를 학문적 용어로 전환하는 작업을 수행하였다. 넷째, 의미 단위들을 구조적으로 통합하였다. 핵심적인 요소들을 분류하고 119구급대원 경험 내에서 본질적인 의미 단위들을 범주화하였다. 마지막으로 범주화된 하위 구성 요소들을 유사한 속성들끼리 묶어 구성요소를 도출하고 이를 통해 현상의 의미를 구체화하여 현상의 본질적 구조를 밝히는 과정을 거쳤다[21].
5. 연구 윤리적 고려
연구 윤리 확보를 위해 연구자의 소속 대학 생명윤리위원회(IRB)의 심의를 거쳤으며(IRB No. HYUIRB-202208-016), 모든 연구 절차는 IRB 승인 내용에 따라 진행하였다. 연구 참여자에게 연구목적 및 내용, 진행과정, 비밀보장, 발생 가능한 위험 등에 대해 상세히 설명하였다. 자발적으로 참여를 결정한 경우에만 참여 동의서에 서명한 후 면담을 진행하였다. 면담 도중 민감한 내용에 대해서는 강제로 이야기하지 않아도 됨을 설명하였고 면담 시작 후라도 언제든지 중단 가능함을 알렸다. 면담 종료 후에도 연구 참여를 철회할 수 있음을 알렸고 연구 참여자의 비밀보장을 위해 음성파일, 녹취록 모두 참여자의 이름이 드러나지 않도록 정리하여 보관하였다. 모든 문서에는 비밀번호를 설정하여 연구자 외에는 아무도 접근할 수 없도록 하여 개인 정보 보호를 위해 노력하였다.
6. 연구의 엄격성 : 연구 타당도와 신뢰도 확보
질적 연구에서 지적되는 문제점 중 하나는 연구결과의 신뢰도와 타당도에 대한 부분이다. 이번 연구에서는 연구자의 해석을 연구 참여자에게 설명하고 그 해석이 참여자의 경험을 반영하는지 점검하는 참여자 점검 과정과 자료수집 및 자료 분석의 과정을 기록하여 연구의 신뢰성을 높이기 위해 감사 자료를 남겼다. 또한 Lincoln과 Guba(1985)가 제안한 신빙성(credibility), 전이성(transferability), 의존성(dependability), 확증성(confirmability)에 기반 한 평가 기준을 적용하였다. 신뢰성과 의존성을 평가하기 위하여 연구 세팅, 연구 참여자의 일반적 특성에 대해 상세히 기록하였으며, 자료의 부정확성과 불안정성을 최소화하고자 면담 내용을 녹음 및 녹화하였다. 연구 전 과정에 대한 상세한 기술을 통하여 전이성, 감사성, 확증성 평가를 만족하고자 하였다.
III. 연구결과
1. 119구급대원 현장 및 이송 중 응급처치 관련 선행연구 분석
구급 품질 개선 노력의 일환으로 현장 및 이송 중 시행한 응급처치에 대한 평가가 진행되는 등 응급처치의 질 향상 노력이 시행되고 있지만 여전히 낮은 응급처치 시행률을 보이는 것과 관련하여 다음의 다양한 요인들이 영향을 주는 것을 확인할 수 있다.
환자 평가 및 술기 능력의 부족으로 시행하는 술기 자체의 낮은 정확도가 문제가 되었고[22-24], 임상경험이 전혀 없는 119구급대원들의 경우 능숙함과 자신감 부족으로 병원 전 단계에서의 응급처치 시행에 어려움을 겪는 것을 확인할 수 있었다[12].
1급 응급구조사와 간호사의 경력에 따른 숙련도 차이가 있었고[11,12], 신입 119구급대원의 경우 주 처치자가 되어 응급처치를 시행하는 상황에서 느끼는 부담감과 책임감이 영향을 주었다. 현장 처치 시행 경험과 관련한 기준 없이 무작위로 배정되는 인력 또한 문제가 됨을 확인할 수 있었다[24].
부족한 교육 횟수 및 시간[12,24,25,26], 낮은 교육 만족도[26]도 영향을 주었으며, 119구급대원의 병원 임상실습 필요에 대한 내용도 있었다[27].
1급 응급구조사 법적 업무범위 제한으로 응급처치 시행에 제약이 발생하기도 하며[22], 현장에서 병원까지의 이송 거리 및 시간[12], 도로 상태와 같은 현장상황[28]도 현장 및 이송 중 응급처치 시행에 영향을 주었다. 응급처치 현장 제공과 관련하여 발생하는 민원[14]으로 인해 응급처치 시행 자체를 꺼린다는 연구도 있었고 구급 현장 자체의 두려움으로 인해 시행을 주저한다는 연구결과도 있었다[24].
2. 연구 참여자의 일반적 특성
연구 참여자는 총 12명으로 모두 119구급대원으로써 현장 응급처치 시행 경험이 있는 자들이었다. 주제에 대한 이해와 충분한 표현이 가능하며 다양한 경험을 공유할 수 있는 자들이었다. 연구 참여자에 대한 세부적인 정보는 다음의 <Table 1>과 같다.
3. 일반적 구조적 기술
다양한 경험을 가진 119구급대원을 대상으로 진행된 면담을 통해 수집된 자료를 상황적·구조적 기술에 따라 34개의 주제, 19개 하위구성요소, 7개의 구성요소로 <Table 2>와 같이 분석하였다.
1) 구성요소: 현장 및 이송 중 응급처치에만 집중할 수 없는 업무환경
가) 색안경을 통해 바라보는 시선들
현장 및 이송 중 응급처치에 대한 보호자와 일부 의료진들의 불신으로 인해 적절한 처치를 시행하지 못하고 환자를 바로 이송하는 경우가 있었다. 현장 응급처치 중요성에 대해서는 아직까지 국민적 공감이 부족한 것이 가장 큰 원인일 것이다. 현재 119구급대는 과거 단순 이송만 하던 시절과는 다르다. 전문 장비 및 인력을 통해 현장 도착과 동시에 환자평가를 시행하고 중증도를 판단하여 적절한 응급처치 시행과 함께 최종 치료에 적합한 병원으로 이송하는 업무를 수행한다. 병원에서 시행되는 처치는 현장에서부터 시행된다고 볼 수 있기에 환자의 좋은 예후를 위해서는 적절한 병원 전 처치가 시행되어야 함에 모든 국민이 충분히 공감할 필요가 있다.
현장에서 전문적인 처치가 이루어지지 않는다는 그런 불신을 갖고 있는 사람들이 있잖아요. 그래서 무조건 빠른 이송만을 요청하시는 분들이 많이 있어요. 일부 의사나 간호사분들이 민원인으로 제일 무서운데……. 저희가 도착하면 저희 나름의 평가와 처치를 통해 병원을 선정하고 해야 되는데 무작정 본인이 맞으니 바로 이송하라고 강요하는 경우에 힘들었어요.(참가자 9)
나) 소방 조직 안에서 겪는 119구급대원의 외로움
업무를 수행하다 발생한 민원으로 119구급대원은 업무 시간 외에도 시달려야 했다. 민원을 해결하는 그 과정 자체에서 극심한 정신적 고통을 받게 된다. 휴일임에도 불구하고 경우에 따라 법정에 서게 되거나 관리자에게 불려가 잘못 없음을 스스로 입증해야 했다. 당연히 업무에는 집중할 수 없게 되고, 이런 고생을 또 하게 될까 두려워 민원 걱정에 소극적인 활동을 진행할 수밖에 없었다. 이는 전문 응급처치 시행 자체를 주춤하게 만들었다. 현장 및 이송 중 응급처치를 제공하는 과정에서 119구급대원의 능력부족으로 인한 처치실패가 아닌 다양한 현장상황으로 응급처치 시행에 성공하지 못하게 된 경우에도 모든 책임은 119구급대원에게 돌아왔다. 이러한 상황에서 동료들마저 응급처치 시행을 지지하지 않는 경우라면 119구급대원의 현장처치는 더욱 소극적으로 될 수밖에 없다.
내가 잘못한 것도 아닌데 일방적으로 신문고 같은데 올려버리면 그거는 서장님까지 올라가고 그러니까 계속 불려가서 경위서 쓰고 시달리는 게 너무 무서워요.(참가자 5)
특히나 신규 119구급대원 이었을 때 같이 출동한 주임들이나 팀장님들이 뭐 하는 거냐고 빨리 이송하라고 해서 충분한 처치를 시행하지 못하고 병원으로 급히 갔던 적이 있었어요. 도착한 병원에서는 왜 처치를 제대로 하지도 않고 이송했냐면서 장난치냐고 막 뭐라고 그랬죠.(참가자 8)
2008년부터 시행된 하트세이버는 심정지 환자 소생에 기여한 119구급대원에게 적극적인 현장응급처치 시행을 격려하고 중증응급환자 소생률을 높이고자 만들어진 제도이다. 하지만 이 제도는 119구급대원을 배려하고 있지 않았다. 현장의 다양성을 반영하여 보다 유연하게 적용된다면 더 많은 119구급대원들이 격려받게 되고 중증응급환자 처치에 대한 자긍심도 고취되어 보다 적극적인 전문 응급처치 시행을 이끌 텐데 현실을 그렇지 않았다.
하트세이버 같은 거 많이 주면 좋을 것 같은데 현장을 고려하지 않고 소방자체적으로 세운 절대적 기준에 끼워 맞춰야 되니까 너무 비효율적인 것 같아요.(참가자 3)
중앙 구급조직의 부재로 인하여 COVID-19와 같이 전문적인 교육과 훈련을 받은 인력이 필요한 특수 재난 상황에서의 적절한 대응이 어려웠다. 일선 소방서에 있는 119구급대원들이 모든 부담감을 껴안아야 했고 중심이 되는 조직이 없는 것 자체가 혼란을 초례하였다. 대응법 역시도 통일되지 않아 지역별 차이가 발생하기도 하였다.
재난이나 감염병 상황에서 환자 발생 유형도 굉장히 다양해져가고 있는데 일선 119구급대원들의 한정된 인원과 한정된 자원만으로 국가적 차원의 위기에 대응하는 것은 어렵기도 하고 충분한 대응을 할 수 없다고 봐요. 이번 코로나 상황처럼 혼란스럽지 않고 빠른 대응을 위해서는 핵심적인 구급 전문 중앙 조직이 필요한 거죠.(참가자 6)
다) 멀티 소방관이란 족쇄
현장 및 이송 중 환자평가 및 처치는 관련 자격 및 면허를 소지하고 능력을 갖춘 119구급대원만수행할 수 있는 업무이다. 그 외의 업무도 119구급대원이 하게 된다면 119구급대원 본연의 업무에 집중할 수 없게 된다. 이송 환자에 대한 검토를 통해 더 나은 처치를 위한 발전의 시간도 가지지 못한 체 119구급대원의로써 수행해야 되는 업무가 아닌 그 외의 주어진 업무들을 끝내는데 급급하게 된다.
제가 근무하는 지역은 멀티 소방관이라고 해서 119구급대원들이 구급차에 방화복 싣고 공기 용기 메고 화재 현장 출동해서 불도 끄고 필요한 경우 구급 출동도 하거든요. 119구급대원이 해야 되는 업무는 당연히 해야 되는 거고 그렇지 않은 다른 업무들도 하다 보니까 ……많이 힘들죠.(참가자 9)
2) 구성요소: 인력부족 상황을 온몸으로 부딪치고 있는 119구급대원
가) 준비되지 않은 채 현장으로 투입되는 119구급대원
경력 채용을 통해 선발된 인력이긴 하지만 병원 전 상황이 가지는 특징들을 고려하여 체계적인 교육이 진행되어야 함에도 소방학교나 소방서에서 충분한 훈련을 받은 신규 119구급대원들을 찾기 어려웠다. 일부 지역은 신규 119구급대원을 바로 구급차에 탑승시켜 현역 119구급대원과 동일한 업무 수행을 요구하기도 하였다. 개인별 역량에 따라 업무 수행 정도가 다르겠지만 환자의 생명을 다루는 119구급대원에게 개인 역량 차이로 인한 실수란 용납할 수 없다. 체계적인 교육을 수행하는 것보다 부족한 인력의 공석을 채우기 급급한 현 상황에서 과연 얼마나 많은 신규 119구급대원들이 다양한 현장 상황에서 정확하게 응급처치를 시행할 수 있을지 궁금하다.
솔직히 움직이는 차 안에서 정맥로 잡는 게 힘들기도 하고 그거 한번 시도해 보는 게 진짜 크거든요. 제가 임상경험이 많지만 소방 들어와서 흔들리는 차 안에서 아무것도 못 하겠는 거예요. 왜냐하면 나는 움직이는 차 안에서 뭘 해본 적이 없거든요.(참가자 4)
인력부족으로 인해 2급 응급구조사 자격증을 가지고 있는 소방공무원은 119구급대원 업무를 강요받고 있었다. 1급 응급구조사와 간호사가 학부 때부터 받아온 교육에 준하는 충분한 교육도 진행되지 않았다. 무조건적으로 응급처치와 관련된 업무를 강요한다는 것은 환자와 2급 응급구조사 모두를 위해 옳지 못한 처사이다. 업무를 강요받는 2급 응급구조사 소방공무원이 현장에서 느끼는 부담감은 이루 말할 수 없을 것이다.
인력이 부족하니 2급 응급구조사 자격증이 있으면 무조건 119구급대로 보내요. 알아야 될 지식이 많은데 소방학교에서 막 몇 년간 전문적으로 알려준 것도 아니고 그냥 구급업무 하라고 강요만 하더라고요.(참가자 3)
나) 치열한 현장에서 부족한 인력으로 고군분투하는 119구급대원
응급처치는 순차적으로 시행하는 것이 아니라 동시다발적으로 한 번에 진행되어야 하는 경우가 많다. 워낙 촌각을 다투는 응급환자들이기에 최대한 빠른 처치를 적용하여 환자 소생률을 높이기 위함이다. 하지만 부족한 인력으로 모든 것을 다 수행해야 되는 119구급대원의 어려움은 이루 말할 수 없고, 고품질의 처치를 유지하기는 더더욱 어려운 상황이다. 특히나 안정된 장소에서 시행하는 응급처치가 아닌 예측할 수 없고 항시 위험이 도사리는 현장과 움직이는 구급차 내에서 시행하는 응급처치의 경우는 더 많은 인력이 필요하다.
심정지 상황에서 인력이 부족한데 기본 소생술도 무조건 의료 지도를 받아야지 처치하면서 또 보호자도 살펴야 되지 진짜 미치겠더라고요. 진짜(참가자 4)
혼자서 심폐소생술 30분을 하는데 그게 정적인 상황이 아니고 움직이는 구급차 내 상황에서 한다는 거는 결국에는 고품질의 심폐소생술이 안 된다고 볼 수밖에 없는 거죠.(참가자 6)
다) 위기상황 발생 시 즉각적인 대응이 어려운 최소한의 인력
일반적인 상황에 맞춰 정해진 최소 인력은 재난과 같은 위기상황 시 즉각적인 대응이 어렵다. 재난 시에는 일상적으로 유지되어 왔던 체계도 손상이 발생하고 이를 보완하기 위해서 추가 인력들이 필요할 수밖에 없기에 최소의 인력이 아닌 비상 상황 시에도 적절한 대응이 가능한 충분한 인력이 구성되어야 한다.
지원요청을 한다고 해도 요즘에는 코로나 때문에 공석이 된 구급차가 많아서 바로 옆 센터가 없으면 더 먼 센터에서 현장 응급처치 지원요청이 오는 거예요. 그럼 부족한 인력으로 지원인력이 올 때까지 버텨야 하는데 그 시간이 길어지는 거죠.(참가자 3)
3) 구성요소: 119구급대원 상향평준화를 가로막는 교육현황
가) 다른 교육체계, 같은 업무
그동안 같은 업무를 수행하는 구급대원이라 할지라도 교육받는 소방학교에 따라 교육체계, 교육환경에 차이가 발생하였고, 교육기간도 상이하여 표준화된 교육진행이 어려웠다. 기수에 따라 교육수준의 차이가 발생하여 부족한 교육을 받은 119구급대원들이 불만을 가지게 되었다.
어떤 소방 학교는 스킨 스쿠버까지 다 알려주고 환경이 너무 달라요. 소방학교 교육도 많이 차이나고요. 교육 개월 수도 다 다르니까요. (참가자 5)
나) 현장 맞춤형 교육필요
119구급대원들이 생각하기에 소방학교에서 진행되는 교육은 당장 적용하여 사용할 수 있는 술기나 반드시 배워야 되는 내용과는 먼 주제들이었다. 더욱이 COVID-19로 실습 과목이 대폭 감소하게 되어 119구급대원별 역량의 격차가 더욱 벌어지는 상황이 초례되었다.
구급은 거의 이론으로 빠지는데 그 와중에서도 실습은 한 1-2주밖에 안 되고 나머지 다 이론이니까 학생들은 수업시간에 자고 그래요. 실습도 불필요해서 잘 쓰지도 않는 장비를 연습하거나 이미 학부 때 다 배웠던 것들을 사용하는 거나하고 왜 이런 내용을 교육하는지 모르겠어요.(참가자 5)
다) 좋은 취지를 지키지 못하는 구급지도관 제도
119구급대원이 119구급대원을 직접 교육하자는 좋은 취지로 시행한 구급지도관 제도는 교육관련 역량이 부족한 자들이 선정되기도 하였으며, 선정이후에도 지속적인 관리가 이뤄지지 않았다. 외부 강사와 다른 열악한 처우로 인해 구급지도관이 교육에만 집중할 수 없는 환경이었다. 구급지도관의 자질을 키우기에는 어려운 상황이었고 질 높은 교육이 이뤄지지 않게 되는 문제로 나타났다.
구급지도관이라는 게 어느 정도 학식이나 경험이 많아서 지도관이 되는 거 하고는 좀 거리가 멀게 운영이 되다 보니 전문 지식들이 좀 있어야 되는데 그게 안 되는 사람들이 하는 경우도 있어요.(참가자 2)
119구급대원으로 모든 구급출동도 다 나가지만 구급지도관이라는 뭔가 자리를 하나 줄 테니까 쉬는 날 교육까지 하라는 거죠. 거의 무보수에 가깝기 때문에 처우를 개선해 주면서 전문성을 기를 수 있도록 하는 게 필요하다 생각해요.(참가자 6)
라) 119구급대원의 개별 역량 차이
119구급대원이 되기에 넘어야 되는 문턱은 낮았고 개별 역량 차이가 있는 상황에서 모든 119구급대원들이 전문 응급처치를 시행하는 것은 어려울 수밖에 없었다. 다양한 임상경험을 가지고 임용된 119구급대원들의 역량을 강화시키고 상향 평준화를 위한 적절한 교육이 부족함을 확인하였다.
임상과 상관없는 경력을 가진 자들이 많이 채용되고 있어요. 이들을 교육한다 해도 능숙한 처치를 하려면 얼마큼의 시간이 걸릴까요? 저는 한참이 걸린다 생각해요. 아직까지는 119구급대원 채용을 위한 자격기준이 너무 낮다고 생각합니다.(참가자 2)
지도의사들이 말하는 게 정말 잘하는 사람들도 있다 하지만 영상 의료지도를 통해 놀라는 경우들이 있다고 하시면서 일부는 열심히 하고 잘 하겠지만 그렇지 않은 119구급대원들도 있다고 했어요.(참가자 8)
4) 구성요소: 전문 응급처치 시행이란 발걸음을 부여잡는 제한된 119구급대원 법적 업무범위
가) 일반인이 시행하는 처치보다도 못한 119구급대원 업무범위
일반인도 적용할 수 있는 응급처치를 전문가인 119구급대원은 의료지도 없이 시행할 수 없었다. 위급 상황이 발생하면 일반인은 특정 장비를 바로 사용하도록 교육을 받고 있지만 119구급대원은 반드시 의료지도를 받은 후 사용해야 되며, 모든 구급차에 구비되어 있지도 않았다.
Epipen도 모든 구급차에 있는 것이 아니라 특수 구급대에만 있고 그것도 사용하려면 의료지도 받아야 돼요.(참가자 4)
Epipen은 일반인도 쓰는 건데 업무범위로 제한하는 부분이 있어요.(참가자 9)
나) 무용지물인 구급차 내 일부 장비들
구급차에 탑재된 장비도 업무범위에 포함되지 않아 사용하지 못하는 경우도 있었다. 환자 평가나 이송 병원 선정에 도움이 되는 장비임에도 불구하고 법적 업무범위에 가로막혀 적용조차 하지 못하고 있었다. 그중 고가의 장비들도 있었다. 매번 장비를 검열하고 정비하는 것도 119구급대원의 역할인데 내가 책임지고 관리하는 장비 중 일부를 정작 119구급대원은 사용하지 못하고 있는 것이다.
초음파 같은 장비는 위험하다고 생각하지는 않거든요. 안쪽에 출혈이 있는지 확인할 수 있고, 병원 선정에도 참고할 수 있는 좋은 장비인데 미묘한 업무 범위 영역이 있기 때문에 현장에서 쓸 수 없는 거죠.(참가자 1)
다) 유연하게 처치를 시행하지 못하는 한정된 업무범위
현장은 짜여 진 대본처럼 흘러가는 경우가 많지 않다. 다양한 손상기전을 가지고 있는 환자들에게 일률적으로 정해진 처치만을 수행해야 되는 게 현재 119구급대원의 업무 범위이다. 환자에게 우선으로 시행해야 되는 응급처치의 적용이 어려운 상황에서 가장 적합한 차선책을 알고 있고 구체적인 술기를 시행할 수 있음에도 불구하고 업무범위에 명시되어 있지 않으면 적용할 수 없었다. 법에 명시되어 있는 제한 된 응급처치만 가능한 상황은 전문 응급처치를 위한 119구급대원의 노력에 제재를 가하고 있다.
의료기술과 환자들이 원하는 의료서비스는 굉장히 많은 발전을 이뤘는데도 불구하고 119구급대원 업무 범위는 20년 전과 큰 차이가 없어요.(참가자 6)
IV(정맥로) 실패한 경우 적용할 수 있는 게 IO(골내 주사)예요. 신속하고 정확하게 경로를 확보할 수 있기에 시도하고 싶어도 업무범위 때문에 못해요.(참가자 8)
5) 구성요소: 낮은 유연성으로 응급처치 시행에 어려움을 주는 의료지도
가) 구급지침서와 다른 현장
현실적인 처치의 반영이 부족한 「119구급대원 현장응급처치 표준지침」으로 인하여 지침서를 따라야 할지 고민하는 119구급대원들이 있었다. 책 속에 있는 환자는 현장에 없다는 말처럼 교과서적인 처치를 시행하는 것은 힘들 수밖에 없다. 현장의 특성을 반영한 보다 현실적인 처치가 담긴 표준 지침이 필요하다.
구급지침서 숙지하고 지키는 사람 없을 것 같아요. 그냥 구급일지 쓸 때나 보거든요. 산소를 주면 무조건 의료지도 받아라. 이런 식으로 적혀 있어서 현실성이 떨어져요.(참가자 4)
예전에 토혈하는 환자를 지침에 따라서 처치하고 갔는데 병원에서 이 환자 왜 이렇게 처치했냐고 뭐라고 하는 거예요. 난 지침대로 한 건데 왜 나한테 하지 말라고 하는지…… 열심히 처치했는데 기분만 나쁘고 그랬어요. 임상이랑 너무 달라요.(참가자 5)
나) 헛돌고 있는 의료지도 체계
119구급대원과 지도의사 모두를 지킬 수 있는 법적 제도의 부재로 인하여 형식만을 갖추기 위해 불필요한 의료지도를 받는 경우도 있었다. 의료지도의 궁극적 목적은 환자의 소생을 위함이지만 환자에게 최상의 처치를 제공함에 있어서 발생되는 문제에 대해 119구급대원과 지도의사 모두를 보호해 주는 법률적 제도가 부족한 상황이었다. 스스로 보호하기 위해 소극적인 의료지도가 이뤄지게 되고 그 결과 전문 응급처치 시행은 어렵게 되었다.
서로를 보호해 줄 수 있는 제도가 좀 생기면 좋을 것 같은데 아직은 119 구급대원이나 지도의사를 보호해 줄 수 있는 제도적인 측면이나 이런 게 약한 것 같아요. 그래서 서로 각자를 지키려 하다 보니 소극적으로 되죠.(참가자 11)
환자보다 제도가 우선이 되는 상황을 경험한 119구급대원들도 있었다. 부득이한 상황에서 제도를 지키지 못하고 업무를 수행한 119구급대원을 기다린 것은 비난 뿐 이었다. 왜 그랬는지에 대한 이유를 듣기보다는 왜 지키지 못 했느냐며 결과만을 평가받게 되었다. 제도를 지키지 못함에 대해 무작정 비난만 하고 완벽한 서류를 위한 교정만을 요구하는 것이 아니라 제도가 반영하지 못하는 현장의 특수성을 살펴보아 좀 더 빈틈없고 현실성 있는 제도를 만들고자 노력하는 자세가 필요하다.
병원 출동이라 현장에 의사가 있었거든요. 왜 의료지도를 안 받았냐고 하더라고요. 그래서 동승한 의사에게 지도 받았고 현장에 있었던 의사라고 문서에 표시를 했다고 설명했는데 나중에는 법적인 문제가 될 수 있으니까 우리 지도의사에게 반드시 의료 지도를 받으라고 하더라고요. 그냥 타당한 이유도 없어요. 그냥 제도만 따르라는 거죠. 왜 그래야 되는지 이해가 안 갔어요.(참가자 4)
6) 구성요소: 병원선정이라는 동아줄을 스스로 선택할 수 없고 도움받기도 힘든 119구급대원
가) 119구급대원이 결정할 수 없는 이송병원
이송 병원을 선정함에 있어 119구급대원의 의견이 적극 반영되어야 함은 옳은 말이다. 하지만 충분한 설명과 설득으로도 동의가 안 되고 보호자들과 환자들이 강력히 원하면 어찌할 방법이 없다. 특히 비용적인 부분이 주된 원인이라면 119구급대원은 환자 상태에 따른 이송병원 선정보다는 보호자와 환자가 요청하는 병원을 적극 고려할 수 밖에 없다.
보호자가 원해서 그쪽으로 고집을 피워서 가는 경우들 이런 것들도 많기도 하고(참가자 2)
00병원에 환자 이송을 했더니 미수금이 많아서 자기네 병원에서는 못 받는다고 거부하는 경우도 있었어요.(참가자 3)
의료원으로 갈 수 있는 상태가 아닌 환자들이 수급자라고 의료원으로 이송해 달라고 고집해요. 비용 때문이라고 계속 주장을 하니깐 설득이 안 되죠.(참가자 5)
참전용사, 국가유공자분들이 보훈병원으로만 가달라고 하니깐 우리는 못 간다. 이렇게 실랑이를 하죠. 그 병원에서 처치가 안 되는 수준인 데도 계속 가자고 하세요.(참가자 4)
응급실 이용에는 문제가 없어 환자 수용이 가능하지만 타당한 설명없이 환자수용 불가를 주장하며 병원에서 일방적으로 환자수용을 거부하는 경우도 있었다. 119구급대원은 또 다른 병원을 알아보기 위해 열심히 전화를 걸어야 했다. 관할 지역 내 유일한 응급환자 수용병원이 갑자기 환자 수용불가를 알려오면 다른 지역에 있는 병원을 알아보기 위한 상황도 발생되었다. 이런 경우 주로 장거리 이송을 해야 하는데 이송병원 선정뿐만 아니라 보호자와 환자에게 설명과 동의 받는 것 모두 119구급대원의 몫이라 응급처치에 집중할 수 없는 상황에 놓이게 된다.
저희는 환자를 응급실에 이송하는 건데 병원에서는 환자를 보기도 전에 중환자실 없어서 수용할 수 없다고 거절해요. 응급실 처치만으로도 상태가 좋아질 수도 있고, 경우에 따라서는 환자 상태 설명하기도 전에 다짜고짜 자리 없다고 하니 진짜 없는 건지 의심되기도 하고 그래요.(참가자 4)
현재 관할 지역 내 유일한 환자 수용 병원이 수용거부하면 멘붕이예요. 그 병원 말고는 응급환자를 이송할 수 있는 병원이 없거든요. 제가 근무하는 지역에서는요. 그래서 권역응급의료센터나 권역외상센터 같은 중증환자 수용 가능한 병원들이 더 증가되었으면 좋겠어요.(참가자 4)
나) 병원선정을 위해 도움받기 어려운 119구급대원
어려운 병원 선정과정에서 도움을 받고자 시행한 방법들이 오히려 시간만 낭비하게 되는 경우도 있었다. 실시간 병상정보 공유 시스템인 E-GEN을 보고 이송했음에도 병상이 없다는 병원의 통보로 재이송을 하는 경우도 있었다. 구급상황실에 도움을 요청하면 연결 자체가 힘들기도 하였고 만약 연결된다고 하더라도 빠른 병원 선정으로 이어지지 않았다.
E-GEN을 보니까 분명히 00병원이 병상 있다고 확인되어 이송을 했거든요. 근데 병원 도착하면 병상 없다고 그래요. 우리 E-GEN 보고 왔는데 왜 병상이 없다고 하느냐 싸운 적도 있어요.(참가자 3)
병원 선정 안 되면 저희가 구급상황관리사한테 요청을 하거든요. 제가 경험한 바에 의하며 구급상황관리사가 병원을 선정해 준 적이 단 한번도 없는 것 같아요. 연결 자체도 힘들고요.(참가자 4)
7) 구성요소: 현실이 전혀 반영되지 않은 높은 점수만 남는 평가제도
가) 편익도 없고 벌칙도 없는 구급평가
119구급대원은 환자 이송 후 제대로 된 피드백을 받기 힘든 상황이라 매번 나가는 출동에 대해 정답을 모르는 시험지를 푸는 것 같다고 이야기했다. 정답을 모른다고 하더라도 그 순간만 지나게 되면 따로 문제 될 소지가 없다 생각하는 안일한 마음을 가지는 일부 119구급대원도 있었다. 문제 상황에 지속적으로 노출되면 그게 문제인지도 모르게 되는데 내가 한 처치가 정답인지 오답인지 알지도 못하고 그냥 넘어가는 사례들이 반복되니깐 당연한 것처럼 생각하는 자들이 많아지는 것이다. 현장의 가장 큰 특징은 다양성이다. 교과서 같은 환자는 현장에 없다. 구급지침서대로 처치를 시행했다고 하더라도 그 환자에게 적합한 처치였는지 더 나은 최상의 처치가 있었던 것은 아닌지 부족한 부분은 없었는지를 모든 환자마다 검토해야 한다. 그래야 정답을 알고 똑같은 문제를 틀리는 실수를 반복하지 않게 된다.
사실 119구급대원들이 가장 해야 되면서도 못하고 있는 부분들이 피드백이거든요. 현장에서 열심히 응급처치해도 정답을 아무도 알려주지 않아요.(참가자 10)
119구급대원들이 그거 한 번만 지나가면 끝이라 생각해요. 아예 못하겠으니까 하지 말자 이런 마인드가 좀 많이 커요. 그것만 지나가면 지도의사 선생님이랑 마주쳐서 본인한테 크게 영향 오는 건 없거든요. 잘했던 못했던 본인에게 아무 영향이 없는 거죠.(참가자 11)
나) 단순 숫자에 불과한 평가점수
현장 및 이송 중 시행한 응급처치에 대한 평가 결과 주어진 점수는 단순 숫자에 불과했다. 서면으로만 진행되는 평가이기에 현장 술기 능력을 정확하게 반영하는데 매우 제한적이었다. 높은 점수만을 요구하는 자들이 있기에 점수를 만들기 위한 불필요한 노력들이 관여되어 결과가 오염되기도 했다.
서류상으로 했다 안 했다로 평가하는데 실제 하지 않았어도 실패했다로 표현하는 그런 식으로 평가되는 거라서 그렇게 할 바에 다른 방법의 평가가 필요하지 않을까 생각해요.(참가자 2)
품질관리를 위해 환자를 죽이는 지표가 발생되는 상황들이 있었어요. 저는 환자를 위해서 A병원으로 이송을 하였는데 품질관리를 위해서는 B병원으로 가는 게 맞는다고 하니……무엇을 위한 평가이고 지표인가 생각이 들었죠.(참가자 10)
IV. 고 찰
이 연구는 119구급대원을 대상으로 현장 및 이송 중 응급처치 시행에 대한 경험을 살펴본 질적 연구이다. 연구 참여자 12명을 대상으로 진행된 면담을 통해 수집된 자료를 분석하였으며, 현상에 대한 복잡성을 있는 그대로 파악하고 그 현상에 따른 본질, 의미를 파악하기에 적합한 질적 연구 방법인 Giorgi의 현상학적 연구를 시행하였다. 분석결과 34개의 주제를 하위구성요소 19개, ‘현장 및 이송 중 응급처치에만 집중할 수 없는 업무환경’, ‘인력부족 상황을 온몸으로 부딪치고 있는 119구급대원’, ‘119구급대원 상향평준화를 가로막는 교육현황’, ‘전문 응급처치 시행이란 발걸음을 부여잡는 제한된 119구급대원 법적 업무범위’, ‘낮은 유연성으로 응급처치 시행에 어려움을 주는 의료지도’, ‘병원선정이라는 동아줄을 스스로 선택할 수 없고 도움받기도 힘든 119구급대원’, ‘현실이 전혀 반영되지 않은 높은 점수만 남는 평가제도’ 7개의 구성요소로 분석되었다.
119구급대원은 현장이라는 외딴섬에서 응급환자의 소생을 위해 고군분투하는 외로운 자들이었다. 그들은 온전히 환자 처치에만 집중할 수 없는 환경에 놓였다. 2012년 이래 전국에서 시행하고 있는 직접의료지도체계는 응급의학과 전문의에 의해 24시간 구축되고 있지만 역사가 짧고 지역마다 다양한 여건을 가지고 있다[11]. 119구급대원은 외딴섬에서 간접의료지도와 직접의료지도를 통해 지도의사와 연결되기는 했지만 다양한 현장 상황을 고려할 수 없는 유연하지 않은 의료지도 체계로 인해 평가를 위한, 법적 보호를 위한 의미 없는 의료지도를 받느라 환자 처치에 집중하지 못하기도 하였다.
광주광역시에서 근무하는 119구급대원 153명을 대상으로 시행한 연구에서 80.4%가 직접의료지도가 필요하다고 응답하였으며, 필요한 이유로는 법률적인 보호를 받기 위해서라는 항목이 가장 높은 응답률을 보인 것과 비슷한 결과였다[29]. 바쁜 현장처치 중 일반인도 시행할 수 있는 기본 처치에 대한 의료지도를 받느라 전문 응급처치에 대해서는 엄두도 못 내고 있었다.
보호자 또는 동료들에게 현장 응급처치 시행에 대한 지지를 받지 못하기도 하였다. 과거에 비해 구급장비의 부족 문제는 많이 개선되어 장비 부족으로 인해 응급처치를 시행하지 못하는 경우는 거의 없다고 연구 참여자들은 이야기하였지만 법적인 업무 범위 한계에 부딪쳤고 구급차 안에 있는 고가의 장비들도 업무범위에 가로막혀 사용할 수 없었다. 구급차란 제한된 공간에서 환자와 오롯이 둘만 있는 상황에서 고통스러워하는 환자를 보며 더 많은 처치를 해줄 수 없음에 안타까워할 수밖에 없었다.
COVID-19로 인해 모든 교육이 온라인으로 시행되어 직접적인 술기를 할 수 없는 상황에서 둔감해지는 술기 능력을 걱정했으며, 신규 119구급대원의 경우 바로 현장이라는 외딴섬에 떨어져 스스로 살아가는 방법을 깨우쳐야 했다.
이송 병원을 선정하는 과정에서는 납득할 만한 사유 없이 환자수용불가라는 병원의 일방적 통보에 다시 병원을 알아보고 환자와 보호자에게 설명하는 업무는 119구급대원의 몫이었으며, 미수금이 많은 환자의 수용을 위해서 의료기관을 설득하는 것도 119구급대원의 역할이었다. 국가 유공자와 의료수급권자가 요청하는 특정병원으로의 이송을 위한 모든 노력도 119구급대원이 현장에서 환자 처치와 씨름하면서 동시에 수행해야 했다.
서류상으로만 조사되는 현재 평가제도는 현장을 정확하게 반영하지 못하였고 시행률 자체가 부풀려지기도 했다. 현장의 어려움을 개선하기 위한 제도나 정책을 제안하기에는 도움 되지 않는 오염된 수치들이었다.
이번 연구는 양적 접근으로 드러나지 않는 119구급대원들의 현장 및 이송 경험에 대한 의미를 밝히고자 진행하였으며, 그 결과 일시적인 문제 해결을 위한 정책이 아닌 응급환자 소생에 중심 역할을 하는 119구급대원의 현장 응급처치 시행을 향상시키기 위한 구체적인 정책의 필요성을 확인할 수 있었다.
소방서별 순위 매기기를 위해 점수만 부각되는 평가가 아닌 현장 상황을 정확히 파악할 수 있는 평가제도의 개편을 통해 객관적인 현장조사가 우선적으로 시행되어야 한다. 절대적 인력 보충만을 위한 인재채용이 아닌 상대적 인력부족 문제를 해결하기 위한 적절한 인력보강 및 배치가 필요하며, 한순간이라도 환자 상태에 따른 적절한 응급처치를 제공하지 못하는 인력으로 이뤄진 구급차가 운행되어서는 안 될 것이다. 보다 전문적인 응급처치 시행을 위한 노력이 필요하다. 응급처치 시행에 밀접한 관련이 있는 직접ㆍ간접 의료지도 체계의 재검토를 통하여 119구급대원의 활발한 응급처치 시행을 위한 효율적인 제도 개선이 필요하다.
응급구조사 업무 범위 확대를 요구하는 목소리는 예전부터 들려왔다. 이러한 목소리의 결과 현재 소방청에서는 2019년부터 업무범위에 포함되지 않은 확대 처치(5종)에 대한 업무를 수행하는 ‘특별 구급대’를 운용 중에 있으며, 올해 8월부터는 ‘119 중환자용 특별 구급대’를 신설하여 중증 환자의 골든타임 확보와 생존율 향상을 위해 노력하고 있다[30]. 하지만 이는 전국 119구급대 중 일부에 국한된 사항이기에 효과가 제한적이고 시범사업 형태로 진행되고 있기에 지속성 여부에 대해서도 확신할 수 없는 상황이다. 다만 이러한 노력의 긍정적인 결과가 현장 및 이송 중 응급처치의 질적 발전에 도움을 줄 수 있기에 더 활발한 사업 수행이 필요하고 시범사업 결과를 근거로 119구급대원의 법적 업무범위 확대가 이뤄져 현장 단계에서부터 중증 환자 소생에 필요한 전문 응급처치가 시행되어야 할 것이다.
소방청에서는 임상경험이 있는 자만이 119구급대원 선발 시험에 응시할 수 있도록 하였다. 즉시 현장에 투입할 수 있는 보다 전문적인 인재를 채용하기 위하여 2023년도 1월 1일부터 구급 경력 채용 응시자에 한하여 <응급처치학개론> 이란 전문 과목을 응시하도록 시험과목도 변경하였다. 전문적인 능력을 갖춘 자들을 뽑기 위한 노력이지만 이들이 119구급대원으로 임용된다 하더라도 법적인 업무범위 한계에 부딪칠 수밖에 없다. 119구급대원의 업무 범위 확대를 위한 정책 내용이 우선적으로 고려되어야 하며 의료지도 체계에 대한 검토 및 개선도 필요할 것이다. 119구급대원이 시행하는 응급처치는 의사의 의료지도하에 시행되기에 업무 범위가 확대된다 하여도 의료지도 없이는 수행하기 어렵다. 119구급대원의 전문 응급처치 시행이 보다 효율적으로 작용할 수 있도록 불필요한 의료지도는 간소화하고 적극적인 의료지도가 수행될 수 있도록 해야 한다.
V. 결 론
1. 결론
이번 연구결과 119구급대원의 현장 및 이송 중 응급처치 경험에 대한 면담을 통해 수집된 자료를 분석한 결과 34개의 주제, 19개의 하위구성요소, ‘현장 및 이송 중 응급처치에만 집중할 수 없는 현장 업무환경’, ‘인력부족 상황을 온몸으로 부딪치고 있는 119구급대원’, ‘119구급대원 상향평준화를 가로막는 교육현황’, ‘전문 응급처치 시행이란 발걸음을 부여잡는 제한된 119구급대원 법적 업무범위’, ‘낮은 유연성으로 응급처치 시행에 어려움을 주는 의료지도’, ‘병원선정이라는 동아줄을 스스로 선택할 수 없고 도움받기도 힘든 119구급대원’, ‘현실이 전혀 반영되지 않은 높은 점수만 남는 평가제도’ 7개의 구성요소가 도출되었다. 이번 연구결과를 통해 우선적으로 전문 응급처치 시행을 위한 119구급대원의 업무범위 확대와 효율적인 의료지도 체계의 개편을 검토할 필요성을 제안하는 바이다.
2. 연구의 한계 및 의의
연구결과와 논의를 토대로 살펴본 이번 연구의 의의는 다음과 같다.
첫째 현장 및 이송 중 응급처치에 대한 국내 연구의 대다수가 양적 연구 위주로 수행된 상황에서 병원 전 단계의 핵심인력인 119구급대원을 대상으로 현장 및 이송 중 응급처치 상황에 대한 그들의 체험을 있는 그대로 드러내려는 시도를 하였다는 점이다. 이를 통해 119구급대원만이 느낄 수 있는 고유한 어려움을 도출해 내고 깊이 있는 이해를 하게 되었다는 점에서 의의가 있다.
둘째, 119구급대원들의 경험을 단편적으로 기술하는 것에 그치는 것이 아니라 그것이 가지는 본질적 의미를 파악했다는 것에 의의를 가진다. 그들의 경험을 통해 현장 및 이송 중 전문 응급처치가 적극적으로 시행되지 못하는 상황에 대해 심도있게 분석을 수행하였고 시행률 증가를 모색해 볼 수 있는 근거자료를 제공하였다는데 의의를 가진다.
이 연구는 119구급대원의 현장 및 이송 중 응급처치 경험을 심층적으로 살펴봄으로써 연구의 목적을 달성하였다. 그럼에도 다음과 같은 한계점이 존재한다.
첫째, 현장 및 이송 중 응급처치 시행의 실질적인 증가를 위해서는 현재 응급처치를 제대로 시행하고 있지 않은 119구급대원들에 대한 면담도 필요한 것으로 보인다. 이미 면담에 참여하여 본인들의 경험을 이야기하려는 119구급대원들은 열정을 가지고 열심히 업무를 수행하는 사람들일 가능성이 높기에 이를 고려한 추가 연구가 진행될 필요가 있다.
둘째, 병원 전 응급처치 시행과 관련해서는 119구급대원 뿐만 아니라 지도의사, 환자 등 다양한 자들이 연관되어 있다. 이번 연구에서는 119구급대원의 경험을 위주로 진행되었기에 향후 다른 관련자들의 입장도 고려한 연구가 이루어지기를 기대한다.
다만 이번 연구에서는 이러한 한계점들을 보완하고자 다양한 계급, 지역, 자격과 면허를 고려하여 연구 참여자를 선정하고자 노력하였다.